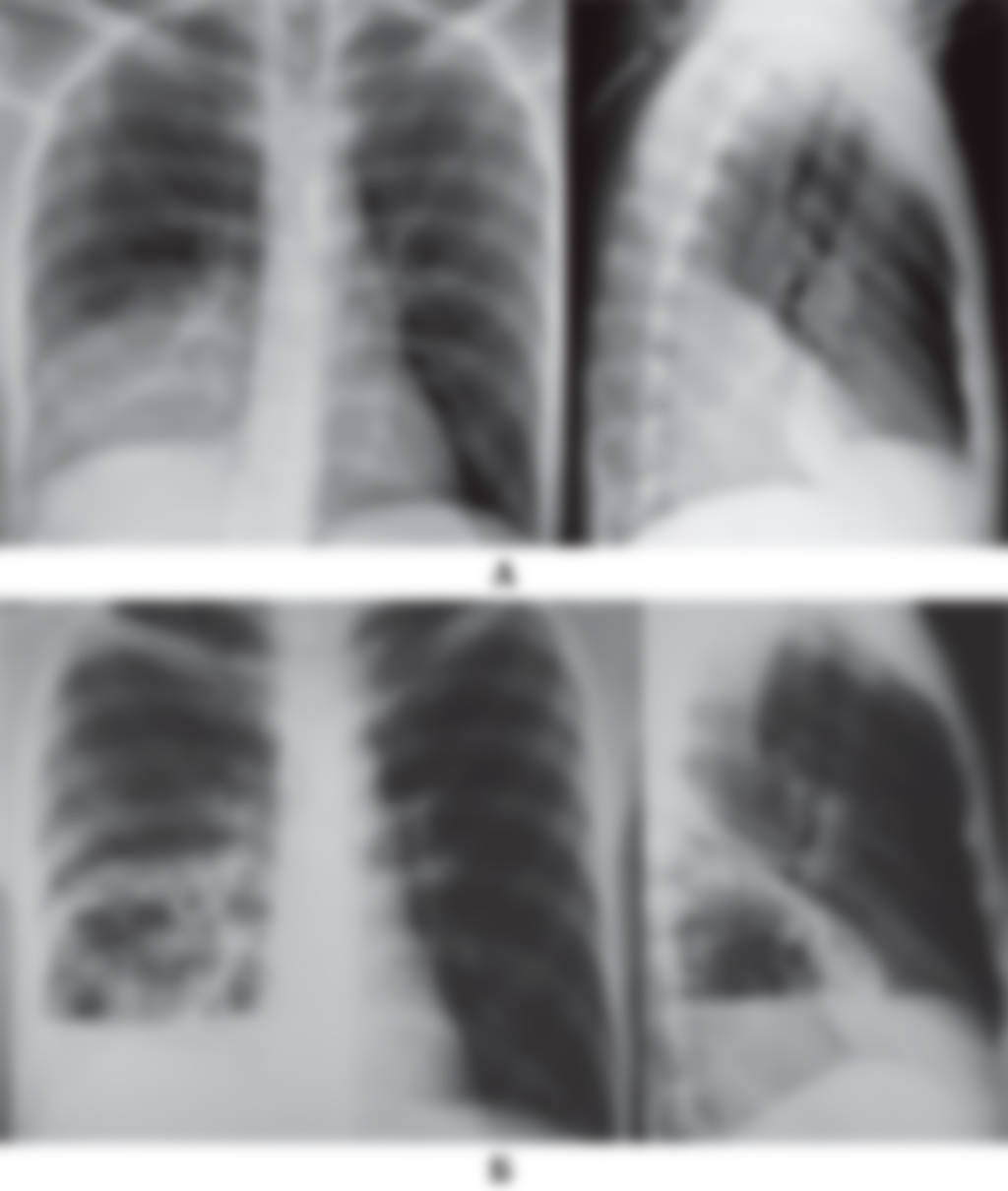
Пневмония - крайне опасное инфекционное заболевание легких, которое в случае несвоевременного обращения за медицинской помощью может привести к летальному исходу. Поэтому при первых же симптомах развития заболевания необходимо обратиться к врачу.
Пневмония – воспалительное заболевание легких инфекционной природы, которое поражает разные их ткани, в частности интерстициальную и альвеолы. Воспаление легких может протекать как с характерными для него симптомами, так и скрытно. Лечение пневмонии у взрослых, в зависимости от тяжести заболевания, проводится как стационарно, так и амбулаторно.
Что такое пневмония
Пневмония (воспаление легких) – острое инфекционное воспаление тканей легких, которое может быть вызвано патогенными микроорганизмами разной природы (бактериями, вирусами, грибками и т.п.).
По количеству случаев пневмония находится на 4-м месте после онкологических патологий, сердечно-сосудистых заболеваний и травм различного характера. В острой форме заболевание диагностируется у 10-14 человек из 1000, а в возрасте от 50 лет — примерно у 17.
Причины заболевания
Воспалительные процессы в тканях легких могут возникнуть по самым разным причинам. Самый частый вид пневмонии – бактериальный, который развивается на фоне острых респираторных инфекций и вызывается пневмококковой бактерией (Streptococcus pneumoniae).
Также бактериальная пневмония может быть спровоцирована и другими видами бактерий, среди которых:
- Haemophilus influenzae (гемофильная палочка);
- Mycoplasma pneumoniae (микоплазменная бактерия);
- Staphylococcus aureus (золотистый стафилококк);
- Legionella pneumophila (бактерия рода легионелл);
- Chlamydophila pneumoniae (внутриклеточная грамотрицательная бактерия);
- Chlamydophila psittaci (внутриклеточная грамотрицательная бактерия, которая вызывает общие заболевания у людей и животных).
Последние 3 вида бактерий становятся причиной воспаления легких у человека довольно редко.
Также причиной воспаления нижних дыхательных путей могут быть различные вирусы:
- кори;
- парагриппа;
- аденовирус;
- респираторно-синтициальный;
- гриппа типа А и В.
К более редким видам вирусов, провоцирующим воспаление тканей легких, относятся:
- коронавирус SARS-CoV-2;
- коронавирус MERS-CoV;
- вирус SARS-CoV.
Самые редкие вирусы, вызывающие пневмонию:
- хантавирус;
- цитомегаловирус;
- вирус герпеса;
- краснухи;
- ветряной оспы.
Воспаление легких, спровоцированное грибковыми инфекциями, чаще всего встречается у пациентов с ослабленной иммунной системой. К патогенным организмам, которые становятся причиной пневмонии, относятся:
- Histoplasmacapsulatum – грибок, который поражает не только ткани легких, но и других внутренних органов;
- Coccidioides immitis – микроорганизм, поражающий легкие, кости и кожу;
- Blastomycesdermatitidis – грибок, вызывающий заболевание легких не только у людей, но и у животных.
Также причиной воспаления легких может быть попадание в них:
- химических веществ;
- дыма;
- инородных тел (орехов, крошек и других частичек пищи);
- рвотных масс.
Пневмония, вызванная предметами или веществами, которые попали в легкие, называется аспирационной.
Классификация и стадии развития пневмонии
Пневмония классифицируется по разным факторам, которые позволяют выявить причину ее появления, стадию, степень развития и другие немаловажные характеристики заболевания.
По тяжести течения воспаление легких подразделяют на такие виды:
- Легкой степени. Поражение занимает только 1 небольшой участок, нет одышки, интоксикация слабо выражена (тахикардия не более 90 уд./мин., артериальное давление в пределах нормы, температура не выше 38°C). Лечение пневмонии в легкой форме у взрослых проводится антибиотиками в таблетках или капсулах.
- Средней степени. Выраженное поражение тканей легких. Тахикардия – 100 уд./мин., небольшое снижение артериального давления, температура до 39°C, сильная слабость, потливость, сознание ясное.
- Тяжелой степени. Обширное поражение легких. Синюшность кожи и слизистых, сильная одышка, коллапс, тахикардия от 100 уд./мин., уменьшение или полное прекращение двигательной активности, помутнение сознания, бред, температура 39-40°C.
По результатам клинико-морфологических исследований пневмония подразделяется на такие разновидности:
- интерстициальную;
- очаговую;
- паренхиматозную.
С учетом наличия осложнений воспаление легких характеризуется как неосложненное или осложненное. Также пневмония бывает как с наличием функциональных нарушений, так и без них.
По характеру течения она бывает:
- хронической;
- острой затяжной;
- острой.
По степени поражения тканей легких пневмония может быть:
- центральная (прикорневая);
- субдольковая;
- сегментарная;
- долевая;
- тотальная;
- двусторонняя;
- односторонняя.
По патогенезу пневмония бывает:
- первичная (как самостоятельное заболевание);
- вторичная (как осложнение других болезней);
- инфаркт-пневмония (развивающаяся из-за закупорки мелких сосудов легочной артерии);
- послеоперационная;
- посттравматическая;
- аспирационная.
В зависимости от возбудителя воспаление легких классифицируется следующим образом:
- смешанное;
- грибковое;
- микоплазменное;
- вирусное;
- бактериальное.
На основании эпидемиологических исследований выделяют следующие виды пневмонии:
- атипичная;
- вызванная иммунодефицитными состояниями;
- внутрибольничная;
- внебольничная.
Все характеристики пневмонии имеют большое значение при диагностике и назначении лечения, поэтому каждой из них обязательно уделяется внимание при обследовании.
Факторы риска
Существуют отдельные группы людей, которые более склонны к развитию воспаления легких. В группе риска находятся:
- пациенты с ослабленной иммунной системой;
- люди, имеющие хронические патологии;
- курильщики;
- люди пожилого возраста;
- дети дошкольного возраста.
Также пневмонии подвержены пациенты с заболеваниями следующих органов:
- почек;
- печени;
- сердца;
- легких (в частности муковисцидоз, астма и другие).
На ослабление иммунитета влияют различные факторы:
- СПИД или ВИЧ;
- препараты, принимаемые после пересадки органов;
- химиотерапия;
- недавно перенесенные вирусные заболевания.
Также в группе риска находятся люди, злоупотребляющие алкоголем, ведущие малоактивный образ жизни и имеющие хронические заболевания системы дыхания.
Заразна ли пневмония
Довольно часто причиной развития воспаления легких являются патогенные микроорганизмы, которые передаются от человека к человеку. Но это не значит, что воздействие микробов на организм будет таким же, как и у больного пневмонией. Поэтому это заболевание не считается заразным.
Как передаётся пневмония
Несмотря на то, что пневмония не является заразной, контактный человек автоматически попадает в группу риска. Обусловлено это тем, что неизвестно, как будут вести себя патогенны в организме. При сильном иммунитете они могут быть абсолютно безопасны, а при ослабленном могут вызвать воспалительные процессы в любых внутренних органах, в том числе в легких.
Попасть к человеку они могут разными способами:
- через родовые пути или внутриутробно (через околоплодные воды);
- через кровь;
- через слюну;
- воздушно-капельным путем.
Чтобы снизить риск заражения, необходимо максимально ограничить контакт с человеком, у которого было диагностировано воспаление легких.
Симптомы и первые признаки
Развитие пневмонии и появление первых признаков в первую очередь зависят от состояния иммунной системы. Если она ослаблена, то симптомы более выражены. При сильном иммунитете заболевание в течение некоторого времени может протекать скрытно.
К первым симптомам развития острой пневмонии относятся:
- отсутствие аппетита;
- тошнота;
- диарея (в некоторых случаях);
- спутанность сознания;
- насморк;
- боль и/или чувство першения в горле;
- хриплость голоса;
- повышенная утомляемость;
- одышка;
- чувство нехватки воздуха.
Главный симптом пневмонии, который появляется одним из первых, – кашель. Он может быть как сухим, так и влажным, с вязкой мокротой зеленоватого или желтоватого оттенка, иногда содержащей прожилки крови.
По мере развития заболевания присоединяются следующие симптомы:
- учащенное сердцебиение;
- озноб;
- трудности с дыханием;
- значительное повышение температуры тела;
- боли в грудной клетке.
В подростковом возрасте симптомы воспаления легких такие же, как у взрослого человека. Но в 13-17 лет заболевание протекает гораздо легче и реже дает осложнения.
Главное отличие пневмонии в пожилом возрасте – сухой кашель с небольшим количеством мокроты. Часто у пожилых пациентов заболевание протекает в скрытой форме и заподозрить его развитие можно только по одышке даже в состоянии покоя.
У детей до года о пневмонии, помимо основных симптомов, могут говорить и следующие признаки:
- отказ от еды;
- повышенная сонливость;
- капризность;
- сниженная активность;
- бледность кожи;
- повышенная потливость.
Также каждый тип пневмонии имеет свои характерные симптомы. Самым опасным видом этого заболевания является крупозная пневмония. К ее главным признакам относятся:
- лихорадка;
- боль с одной стороны грудины, усиливающаяся при вдохе;
- пятна красного цвета на шее, локализующиеся со стороны воспаленного легкого;
- иногда потеря сознания, бред;
- признаки интоксикации (изменение цвета кожи, головная боль, тошнота, рвота и другие);
- мокрота коричневого цвета с прожилками крови;
- посинение губ;
- одышка;
- частый, постепенно усиливающийся сухой кашель.
Симптомы атипичной пневмонии различаются в зависимости от вида возбудителя.
Микоплазмы:
- регулярные носовые кровотечения;
- увеличение лимфатических узлов;
- боль в мышцах;
- ломота в суставах;
- сухой кашель;
- боль в горле;
- насморк.
Хламидии:
- набухание лимфатических узлов;
- значительное повышение температуры тела (до 38-39°C).
Легионеллы:
- резкое повышение температуры до 40°C;
- сухой кашель;
- головная боль;
- озноб.
Этот вид пневмонии относится к одним из самых опасных, так как в 60% случаях приводит к летальному исходу.
Хронической форме воспаления легких характерны следующие симптомы:
- повышенная потливость ночью;
- снижение веса;
- плохой аппетит;
- слабо выраженные признаки интоксикации;
- снижение иммунитета;
- хронический насморк;
- затрудненное дыхание;
- одышка;
- тахикардия.
Во время рецидива хронической пневмонии появляется сухой кашель, незначительно повышается температура тела.
Как развивается заболевание
Любой тип пневмонии развивается достаточно быстро. Есть 3 стадии развития заболевания, каждая из которых характеризуется разными симптомами и степенью тяжести пациента.
Первая стадия или стадия прилива (1-2-е сутки после инкубационного периода):
- резкое повышение температуры до 39-40°C (при этом жаропонижающие средства малоэффективны);
- влажные мелкопузырчатые хрипы;
- одышка;
- при прослушивании отмечается ослабление везикулярного дыхания;
- нарастающие признаки интоксикации;
- во время дыхания видимое отставание части грудной клетки, в которой расположено воспаленное легкое, при этом ее симметричность сохраняется;
- изнуряющий кашель сухого характера;
- синюшность кожных покровов.
На 2-й стадии (5-10-й день), или стадии опеченения добавляются следующие симптомы:
- отделение вязкой мокроты с вкраплениями гноя или крови;
- затруднение дыхания;
- сердечная недостаточность;
- вынужденное положение лежа на боку;
- усиление посинения кожи;
- сильное покраснение кожи лица;
- учащение дыхания до 25-30 вдохов/выдохов в минуту;
- одышка, сопровождающаяся затрудненным выдохом;
- дрожание голоса;
- при простукивании над областью поражения отмечается притупление перкуторного звука;
- везикулярное дыхание становится жестким;
- прослушивание шума трения плервы.
На 10-е сутки наступает стадия разрешения, для которой характерны следующие симптомы:
- понижение температуры;
- уменьшение проявлений интоксикации;
- при простукивании легочное звучание ясное;
- к легочной ткани возвращается эластичность;
- исчезает характерный для заболевания хрустящий звук в легких;
- дыхание везикулярное.
При своевременном адекватном лечении наступает полное выздоровление без развития осложнений.
Интересно! Может ли быть пневмония без коронавируса
Диагностика
Диагностика пневмонии проводится только специалистом и проходит в несколько этапов. Самостоятельно определить заболевание невозможно, так как по ряду признаков оно схоже с другими патологиями легких.
Обследование включает:
- физические методы – опрос пациента, прослушивание легких, простукивание грудной клетки, измерение температуры;
- лабораторные исследования – общий анализ крови и мочи, анализ мокроты;
- рентгенологическое исследование легких;
- бронхоскопию;
- УЗИ плевральной области.
По результатам обследования определяется тип пневмонии и назначается терапия, которая, в зависимости от тяжести заболевания, проводится стационарно или амбулаторно. При этом при лечении пневмонии на дому необходимо соблюдать рекомендации врача.
Последствия и осложнения
При своевременном обращении за медицинской помощью пневмония полностью излечивается и не страшна какими-либо последствиями для здоровья. Осложнения заболевания появляются чаще всего при самолечении или при наличии у пациента тяжелых хронических патологий.
К осложнениям пневмонии на легкие относятся:
- бронхообструктивный синдром;
- плевриты;
- дыхательная недостаточность;
- легочные кровотечения;
- абсцесс;
- гангрена.
К нелегочным осложнениям относятся:
- психические отклонения;
- энцефалит;
- менингит;
- инфекционно-токсический шок;
- ДВС-синдром, характеризующийся тромбообразованием;
- заболевания сердечнососудистой системы.
Также при попадании токсичных веществ в кровоток могут развиться болезни следующих внутренних органов:
- поджелудочной железы;
- почек;
- печени;
- плевры;
- перикарда.
Самое тяжелое осложнение воспаления легких – сепсис (заражение крови), который довольно часто приводит к летальному исходу.
Можно ли лечить пневмонию дома
Неосложненную форму пневмонии у пациентов с достаточно сильным иммунитетом допускается лечить в домашних условиях. При этом необходимо соблюдать все рекомендации лечащего врача. Лечение пневмонии на дому без назначений врача крайне опасно.
Пациенты со средней и тяжелой формой воспаления легких, с ослабленным иммунитетом и в пожилом возрасте проходят терапию заболевания только в условиях больницы.
Лечение пневмонии
Для лечения воспаления легких используется комплексная терапия, включающая в себя несколько методов. Виды лекарственных препаратов, подобранных врачом для лечения, напрямую зависят от вида возбудителя, стадии заболевания и состояния пациента.
Какой врач лечит заболевание
При первых же симптомах пневмонии необходимо обратиться за медицинской помощью. Определением диагноза и назначением обследования занимается терапевт. Он же назначает лечение при легких формах заболевания, предполагающих лечение в домашних условиях.
В случае госпитализации тактикой лечения и подбором терапии занимается пульмонолог. Этот же врач может назначить дополнительные исследования, если ранее не был определен возбудитель воспаления.
Когда обратиться к врачу
За медицинской помощью следует обратиться сразу же после ухудшения самочувствия. Заболевание в большинстве случаев развивается стремительно, поэтому чем раньше была начата терапия, тем выше вероятность благополучного исхода.
Показания при заболевании
При лечении воспаления легких используется комплексный подход, который включает разные методики. При терапии пневмонии используются:
- противомикробные препараты;
- респираторная поддержка (при необходимости);
- неантибактериальные лекарственные средства (в случае явных показаний);
- жаропонижающие (при температуре от 38°C);
- физиотерапия (в качестве вспомогательного средства).
Интересно! Почему болит грудная клетка у женщин и мужчин
Антимикробные препараты
Основное лекарственное средство, которое используют для лечения воспаления легких, – антимикробные препараты.
К ним относятся:
- респираторные фторхинолоны;
- макролиды;
- бета-лактамные антибиотики, относящиеся к цефалоспоринам и пенициллинам.
В некоторых случаях (только при наличии показаний) для лечения пневмонии используются следующие антибиотики:
- Линезолид;
- Ванкомицин;
- линкозамиды;
- аминогликозиды;
- тетрациклины.
При воспалении легких вирусного характера, спровоцированного гриппом, используют следующие препараты:
- Занамивир;
- Оселтамивир.
При лечении в домашних условиях врач обычно прописывает антибиотики в виде таблеток или капсул для перорального применения.
При лечении пневмонии у взрослых в стационаре в первые несколько дней практикуется внутривенное введение лекарства. Затем, по мере улучшения состояния пациента, назначается пероральный прием препаратов.
Респираторная поддержка
В случае признаков дыхательной недостаточности используется респираторная поддержка. При слабой или умеренной нехватке кислорода в крови применяют кислородотерапию, которая выполняется при помощи маски с расходным мешком или носовой маски.
При острой кислородной недостаточности применяют искусственную вентиляцию легких. Основными показаниями к ИВЛ являются:
- потеря сознания;
- увеличение РаСО2 > 20% от начального уровня;
- частота дыхательных движений больше 35/мин.;
- парциальное давление кислорода в артериальной крови меньше 150 мм рт.ст.;
- нестабильная гемодинамика (ЧСС меньше 50/мин., АД меньше 70 мм рт.ст.);
- психомоторное возбуждение;
- сопор;
- кома;
- остановка дыхания.
Искусственная вентиляция легких используется, если не получается поднять уровень кислорода в крови до необходимого при помощи кислородотерапии.
Неантибактериальная терапия
Неантибактериальные медикаментозные препараты назначаются при развитии осложнений. Также их используют для стимуляции работы иммунной системы.
Для лечения пневмонии неантибактериальными препаратами используются следующие средства:
- иммуностимуляторы;
- иммуноглобулины;
- глюкокортикостероиды.
Для устранения сепсиса и снижения риска летального исхода назначаются поликлональные иммуноглобулины.
Противопоказания при заболевании
При пневмонии категорически запрещено заниматься самолечением, так как для адекватной терапии необходимо установить возбудитель заболевания. Подбор антибиотиков должен производиться только лечащим врачом. При назначении препарата он учитывает несколько факторов:
- какие лекарства принимаются пациентом в связи с хроническими заболеваниями;
- наличие каких-либо реакций на предыдущие курсы антибиотиков;
- индивидуальную непереносимость компонентов препарата;
- аллергии;
- результаты обследования.
В острой фазе заболевания запрещено использовать методы физиотерапии, предполагающие нагревание тканей.
Внебольничная пневмония
Внегоспитальная, или внебольничная пневмония – это воспаление легких, которое развилось после госпитализации, в течение 2 суток или за пределами больницы. Устанавливается при помощи разного вида исследований.
Что это такое
Внебольничная пневмония – острое инфекционное заболевание, которое чаще всего развивается в сезон ОРВИ и гриппа. При течении заболевания в легкой форме допускается проходить лечение в домашних условиях.
Причины внебольничной пневмонии у взрослых
Внебольничная пневмония может развиться независимо от состояния иммунитета человека. К наиболее частым возбудителям заболевания относятся:
- микоплазма;
- легионелла;
- стрептококк;
- гемофильная палочка;
- пневмококк.
К более редким возбудителям воспаления легких относятся пневмоцисты и хламидии. В последнее время резко повысился риск развития пневмоний на фоне вируса гриппа, коронавируса и т.п.
Симптомы внебольничной пневмонии у взрослых
Симптомы внебольничной пневмонии у взрослых появляются обычно на 2-4-е сутки от начала развития заболевания. К основным признакам относятся:
- сухой кашель, постепенно преобразующийся во влажный;
- мокрота с прожилками гноя и/или крови;
- повышение температуры тела, при котором жаропонижающие малоэффективны;
- боли в нижних отделах грудной клетки, которые становятся сильнее при кашле;
- одышка;
- шума и хрипы при дыхании;
- озноб;
- повышенная потливость.
В зависимости от зоны поражения симптомы могут различаться. При тяжелых формах заболевания могут добавиться и другие признаки. К ним относятся:
- потеря сознания;
- проблемы с пищеварительной системой (тошнота, рвота, потеря аппетита и другие);
- сбои в работе сердечно-сосудистой системы.
При лечении внегоспитальной пневмонии у взрослых антибиотики вводятся внутримышечно. Особенно при тяжелых формах заболевания.
Профилактика
Любое заболевание, особенно воспаление легких, гораздо легче предотвратить, чем лечить. Если соблюдать рекомендации врачей, то можно значительно снизить риск развития пневмонии. К главным правилам профилактики этого заболевания относятся:
- соблюдение личной гигиены (мыть руки после прогулки, стараться не трогать ими лицо, использовать антисептические средства и т.п.);
- регулярно проветривать жилые помещения и делать в них влажную уборку;
- отказаться от вредных привычек, особенно от курения;
- устраивать ежедневные прогулки на свежем воздухе;
- уделять достаточное внимание спортивным тренировкам (минимум 2 раза в неделю);
- следить за питьевым режимом;
- нормализовать рацион;
- не заниматься самолечением даже обычного ОРВИ;
- не допускать перегрева или переохлаждения;
- в сезон простуд носить медицинскую маску и стараться реже бывать в общественных местах.
Защитить себя от риска развития воспаления легких можно при помощи вакцинации. Особенно она актуальна для людей, находящихся в группе риска.
В настоящее время используются 2 вакцины с доказанной высокой эффективностью:
- конъюгированная 13-валентная пневмококковая;
- неконъюгированная 23-валентная.
Эти препараты применяют для предотвращения любых инфекций, возбудителем которых является пневмококк, в том числе пневмоний.
Итоги
Воспаление легких – крайне опасное инфекционное заболевание, которое довольно часто приводит к развитию осложнений в разных системах организма. Кроме того, пневмония может стать причиной летального исхода. Поэтому при первых же симптомах заболевания необходимо обратиться за медицинской помощью.